Tăng sinh sắc tố da liên quan đến tăng số lượng tế bào hắc tố, bao gồm cả tế bào Nevus và sự lắng đọng sắc tố. Da có một loại tế bào chuyên trách sản xuất sắc tố gọi là tế bào hắc tố (Melanocyte), chúng thường thấy ở lớp đáy của biểu bì. Tế bào Nevus, một dạng đặc biệt của tế bào hắc tố, cũng xuất hiện ở lớp đáy của biểu bì và lớp biểu bì, thường tổ chức thành cụm mà không phát triển đuôi gai.
Các tăng sinh có sắc tố
Trong tế bào hắc tố, có một Enzyme quan trọng gọi là Tyrosinase, cần thiết cho quá trình sản xuất sắc tố (Melanin), và tế bào hắc tố được cho là có nguồn gốc từ một tế bào tiền thân có nguồn gốc trong mào thần kinh. Việc chẩn đoán tăng sinh sắc tố da có tầm quan trọng lớn, vì nó có thể phát hiện sớm và điều trị khi còn khả năng chữa khỏi.
Tăng sinh sắc tố da – Tàn nhang (Freckle)
Định nghĩa tăng sinh sắc tố da – Tàn nhang (Freckle)
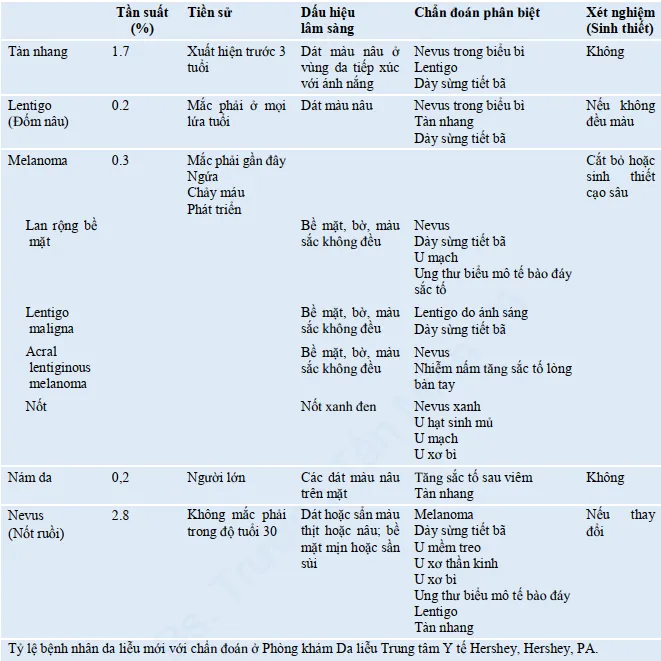
Tăng sinh sắc tố da – Tàn nhang (Freckle, Ephelis) là các đốm màu nâu xuất hiện trên vùng da tiếp xúc với ánh nắng mặt trời. Chúng xảy ra khi lượng hắc tố (Melanin) tăng lên ở lớp đáy của biểu bì, mà không có sự tăng số lượng tế bào hắc tố.
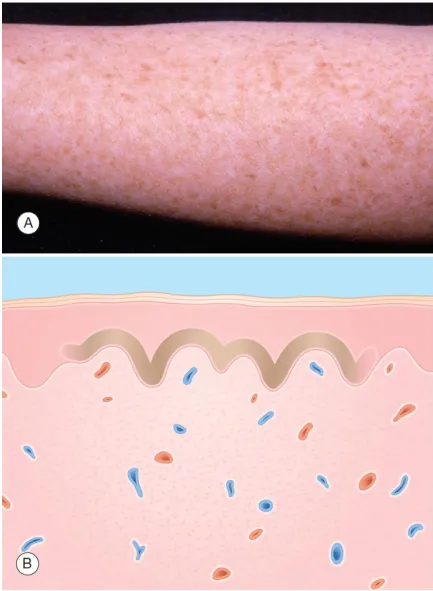
Tàn nhang. A. Các dát màu nâu trên vùng da tiếp xúc với ánh nắng của thanh niên. B. Biểu bì – sắc tố melanin ở lớp đáy
Tỷ lệ mắc tàn nhang
Tàn nhang thường là một phát hiện ngẫu nhiên phổ biến trong quá trình kiểm tra da và hiếm khi là lý do chính khiến bệnh nhân đến khám bệnh.
Tiền sử xuất hiện tàn nhang
Tàn nhang thường xuất hiện trước 3 tuổi và trở nên đậm màu hơn sau khi tiếp xúc với tia cực tím (UV). Người bệnh có tiền sử dễ bị cháy nắng. Tác động của ánh nắng làm cho tàn nhang trở nên nổi bật hơn.
Dấu hiệu lâm sàng tăng sinh sắc tố da – Tàn nhang
Những người bị tăng sinh sắc tố da – tàn nhang thường có màu da trắng và mái tóc màu hung đỏ hoặc màu cát. Trên da tiếp xúc với ánh nắng mặt trời, có thể xuất hiện hàng trăm tàn nhang. Chúng thường là các dấu màu nâu rời rạc, với kích thước từ 1 đến 6 mm và hình dạng không đồng đều.
Chẩn đoán phân biệt của tàn nhang
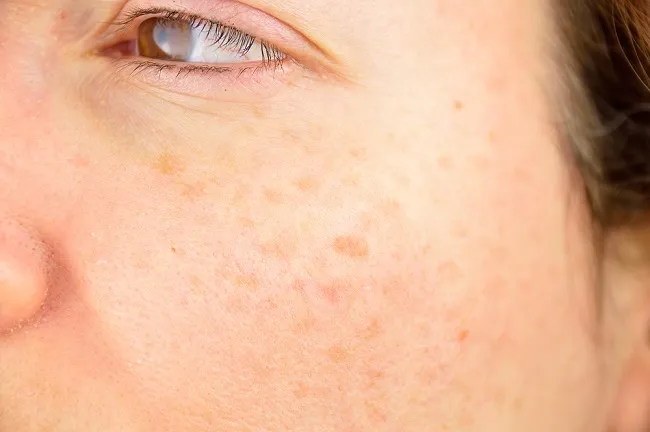
Đốm nâu (lentigo)
Đốm nâu (lentigo) và Nevus trong biểu bì (junctional nevus) có thể gây nhầm lẫn với tàn nhang. Đốm nâu ánh sáng (actinic lentigo) không thay đổi màu sắc khi tiếp xúc với ánh nắng và xuất hiện sau khi bạn đã trưởng thành. Trái lại, tàn nhang thường trở nên đậm hơn sau khi tiếp xúc với ánh nắng và xuất hiện từ thời thơ ấu. Đốm nâu (lentigo simplex) có thể xuất hiện từ thời thơ ấu, nhưng chúng không bị giới hạn chỉ trong vùng da tiếp xúc với ánh nắng.
Để chẩn đoán phân biệt giữa chúng, ta cần xem xét các điểm sau:
- Junctional nevus (Nevus trong biểu bì)
- Actinic lentigo (Lentigo do ánh sáng)
- Lentigo simplex
Cách điều trị tăng sinh sắc tố da – Tàn nhang

Điều trị tăng sinh sắc tố da – Tàn nhang
Tàn nhang được coi là một biểu hiện bình thường của da. Mặc dù không thể tránh hoàn toàn tác động của ánh sáng mặt trời, việc hạn chế tiếp xúc với nó có thể giúp ngăn ngừa sự phát triển của tàn nhang, tuy nhiên, việc thực hiện điều này không luôn thực tế.
Về việc điều trị tăng sinh sắc tố da – tàn nhang, hiện tại chưa có phương pháp điều trị cụ thể và hiệu quả.
Bệnh học tàn nhang
Tia tử ngoại (UV) là nguyên nhân gây tăng sản xuất sắc tố Melanin ở lớp biểu bì đáy mà không gây tăng số lượng tế bào hắc tố (melanocyte).
Tăng sinh sắc tố da – Đốm nâu (Lentigo)
Định nghĩa tăng sinh sắc tố da – Đốm nâu
Đốm nâu (Lentigo, gọi là Lentigines khi có nhiều) là một tình trạng có màu da nâu do tăng số lượng tế bào hắc tố (melanocyte). Có hai loại chính đã được xác định: Lentigo Simplex xuất hiện ở thời thơ ấu và thường ít và Actinic Lentigo xuất hiện ở tuổi trung niên và thường nhiều trên vùng da tiếp xúc với ánh nắng mặt trời.
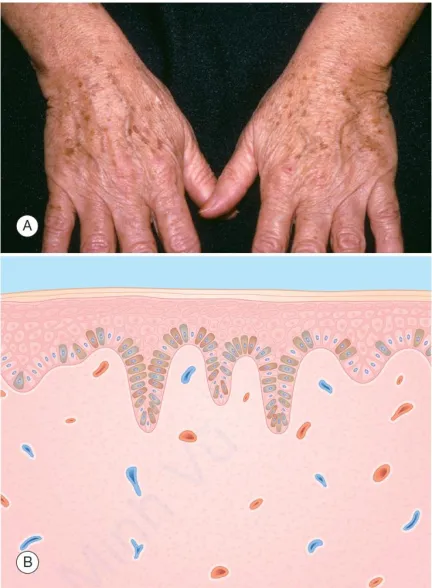
Actinic lentigo. A. Các dát nhỏ màu nâu ở vùng da tiếp xúc với ánh nắng mặt trời của người trung niên. B. Biểu bì – tăng sắc tố lớp đáy do tăng tế bào hắc tố và hắc tố; các gờ rete kéo dài
Tỷ lệ mắc đốm nâu
Lentigo Simplex là hiếm gặp. Actinic Lentigines thường xuất hiện trên hơn 90% da người da trắng sau tuổi 70, nhưng hiếm khi là lý do chính đưa bệnh nhân đến bác sĩ da liễu kiểm tra.
>>> Xem thêm về tăng sinh tế bào biểu mô tại đây.
Tiền sử tăng sinh sắc tố da – Đốm nâu
Tăng sinh sắc tố da – đốm nâu có thể xuất hiện từ khi còn nhỏ hoặc phát triển trong thời thơ ấu, không liên quan đến tiếp xúc với ánh nắng mặt trời. Ngược lại, Actinic Lentigo thường xuất hiện ở tuổi trung niên, không bị phai màu và thường nằm ở vùng da tiếp xúc với ánh nắng mặt trời. Bệnh nhân thường gọi Actinic Lentigo là “đốm lão hoá”.
Dấu hiệu lâm sàng đốm nâu
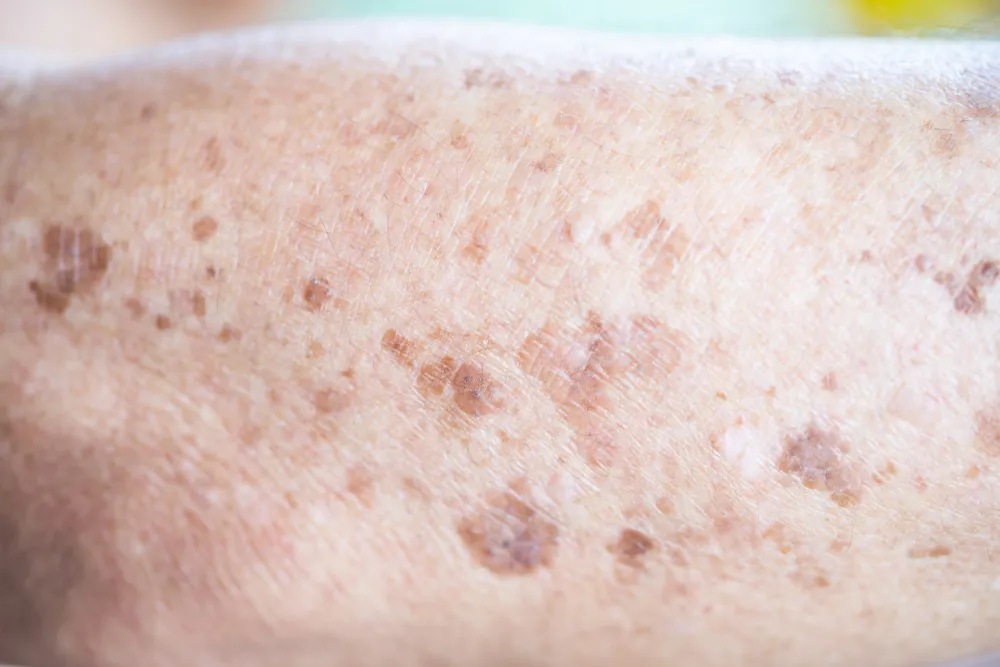
Lentigo là một dạt màu da có màu nâu hoặc nâu đồng nhất
Lentigo là một dạt màu da có màu nâu hoặc nâu đồng nhất. Lentigo Simplex có ranh giới rõ ràng và có thể xuất hiện bất kỳ nơi nào trên cơ thể hoặc niêm mạc. Thường thì, chúng xuất hiện ở số lượng ít.
Actinic (solar) Lentigo là một dạt màu da nâu hoặc nâu rám nắng, có kích thước từ vài mm đến vài cm và có ranh giới rõ ràng. Tổn thương này thường xuất hiện ở các vùng da tiếp xúc với ánh nắng mặt trời, đặc biệt là ở mu bàn tay, cổ, đầu, vai, thân trên và cẳng chân.
Chẩn đoán phân biệt đốm nâu
Trong thời xưa, việc chẩn đoán phân biệt Lentigo đòi hỏi phân biệt giữa Junctional Nevus và tàn nhang. Trong người trưởng thành, chẩn đoán phân biệt bao gồm cả dày sừng tiết bã và u hắc tố ác tính tại chỗ (Lentigo Maligna). Trong số này, Lentigo Maligna là trường hợp quan trọng nhất. Nó thường xuất hiện dưới dạng dát màu không đều, với các sắc thái màu nâu và đen khác nhau, và có bờ không đều trên các vùng da tiếp xúc với ánh nắng mặt trời.
Các loại chẩn đoán phân biệt của Lentigo bao gồm:
- Junctional nevus
- Tàn nhang
- Dày sừng tiết bã
- U hắc tố ác tính tại chỗ
Xét nghiệm và sinh thiết đốm nâu

Xét nghiệm và sinh thiết
Sinh thiết hiếm khi được thực hiện, trừ khi có nghi ngờ về u hắc tố ác tính. Nếu cần thiết thực hiện sinh thiết, mô học thường cho thấy sự tăng số lượng tế bào hắc tố trong lớp biểu bì, cùng với sự tăng cường sắc tố trong tế bào sừng. Cấu trúc gờ rete có thể bình thường hoặc bị kéo dài.
Cách điều trị tăng sinh sắc tố da – Đốm nâu
Không cần điều trị Actinic Lentigo, trừ khi vì mục đích thẩm mỹ. Đối với nhiều trường hợp Actinic Lentigo, việc sử dụng kem Tretinoin 0,1% (Retin-A) hàng ngày đã được chứng minh là hiệu quả trong việc làm sáng các đốm lão hóa do tác động của ánh nắng. Tuy nhiên, việc gây kích ứng là khá phổ biến, do đó có thể cần sử dụng ít thường xuyên hơn (ví dụ, cách ngày hoặc ba ngày một lần) hoặc chuyển sang loại kem có nồng độ thấp hơn (0,025% hoặc 0,05%).
Các sản phẩm chứa Hydroquinone thường không hiệu quả trong việc điều trị Actinic Lentigo. Một lựa chọn khác là sử dụng sản phẩm kết hợp, như dung dịch Mequinol 2% kết hợp với Tretinoin 0,01% (Solage), được bôi hai lần mỗi ngày để làm sáng các đốm này. Ngoài ra, việc thực hiện liệu pháp áp lạnh bằng nitơ lỏng hoặc sử dụng laser để loại bỏ các tổn thương sắc tố cũng đã được chứng minh là hiệu quả. Để ngăn ngừa sự phát triển của Actinic Lentigo, nên sử dụng kem chống nắng với chỉ số chống nắng (SPF) ít nhất là 30.

Điều trị tăng sinh sắc tố da – đốm nâu
Điều trị tăng sinh sắc tố da – đốm nâu
Phòng ngừa
- Sử dụng kem chống nắng
Ban đầu
- Liệu pháp áp lạnh
Thay thế
- Sử dụng kem tretinoin 0,1% hàng ngày hoặc ít thường xuyên hơn
- Sản phẩm kết hợp dung dịch Mequinol 2% và tretinoin 0,01% (Solage) bôi hai lần mỗi ngày
Diễn tiến và biến chứng của đốm nâu
Tăng sinh sắc tố da – đốm nâu không có tính khả năng ác tính. Hội chứng đa Lentigo (Multiple Lentigines Syndrome), một hội chứng hiếm gặp nhưng đặc biệt. Đặc trưng bởi sự xuất hiện của hàng trăm Lentigo trên da, bao gồm cả thân mình, đầu và tứ chi, thậm chí cả lòng bàn tay và lòng bàn chân. Hội chứng này là kết quả của di truyền trội và còn được gọi là hội chứng LEOPARD (Lentigines, Electrocardiographic abnormalities, Ocular hypertelorism, Pulmonary stenosis, Abnormal genitalia, Retarded growth and development, and Deafness).
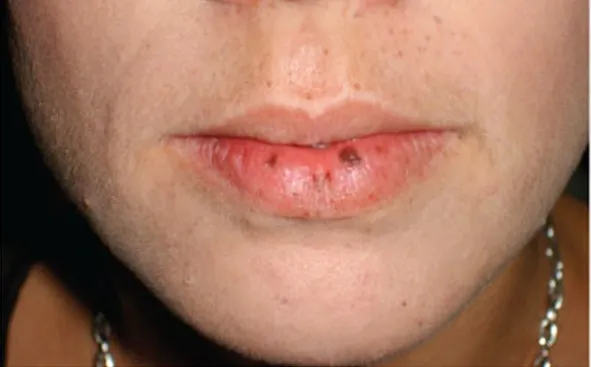
Hội chứng Peutz–Jeghers
Hội chứng Peutz–Jeghers là một đặc điểm di truyền trội khác, được đặc trưng bởi sự xuất hiện của nhiều Lentigo quanh miệng và mắt, cũng như trên niêm mạc miệng, môi, bàn tay và bàn chân, thường kết hợp với sự xuất hiện của polyp trên đường tiêu hóa. Các biến chứng của hội chứng này bao gồm viêm nhiễm và tính khả năng ác tính của những polyp nói trên.
Tăng sinh sắc tố da – U hắc tố ác tính (Malignant Melanoma)
Định nghĩa tăng sinh sắc tố da – U hắc tố ác tính
Tăng sinh sắc tố da -u hắc tố ác tính là một loại ung thư da xuất phát từ các tế bào tạo sắc tố, bao gồm cả tế bào hắc tố (Melanocyte) và tế bào Nevus (Nevus Cell). Trên góc độ lâm sàng, u hắc tố ác tính thường biểu hiện dưới dạng một đốm, một vùng sẩn, hoặc một mảng da có hình dạng và màu sắc không bình thường. Có bốn loại u hắc tố ác tính đã được xác định): (1) u hắc tố ác tính lan rộng trên bề mặt da; (2) Lentigo ác tính (Lentigo Maligna); (3) nốt; và (4) Lentigo ác tính ở đầu các chi (Acral Lentiginous).
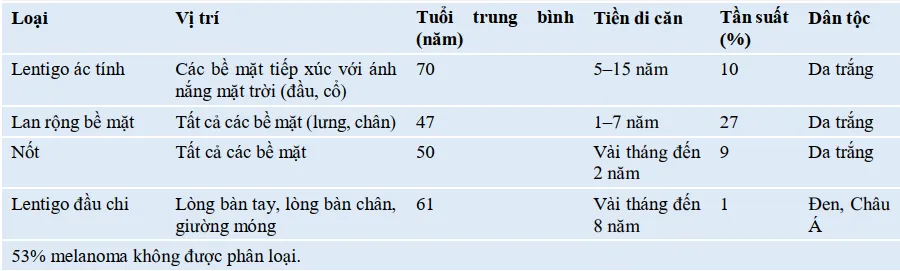
Đặc điểm lâm sàng của u hắc tố
Tỷ lệ mắc u hắc tố ác tính
Sự gia tăng đáng kể về số lượng trường hợp u hắc tố ác tính được ghi nhận ở Hoa Kỳ, đang diễn ra nhanh hơn so với nhiều loại bệnh ung thư khác. Tiếp xúc với ánh sáng mặt trời đã được xem xét là một yếu tố quan trọng trong sự gia tăng này. Mỗi năm, có hơn 75.000 trường hợp mới của u hắc tố ác tính được chẩn đoán tại Hoa Kỳ, với đa số trong số này thuộc nhóm tuổi từ 15 đến 50. Sự tăng cường nguy cơ phát triển u hắc tố ác tính trong cuộc đời được ước tính là khoảng 1 trên 50.
Tiền sử Tăng sinh sắc tố da – u hắc tố ác tính
Sự gia tăng kích thước của tổn thương hoặc sự thay đổi màu sắc thường được bệnh nhân với u hắc tố lưu ý. Ngoài ra, sự xuất hiện của một khối u mới, chảy máu, và ngứa cũng có thể là các triệu chứng đi kèm của u hắc tố. Đôi khi, có tiền sử gia đình về u hắc tố ở bệnh nhân.
Dấu hiệu lâm sàng u hắc tố ác tính
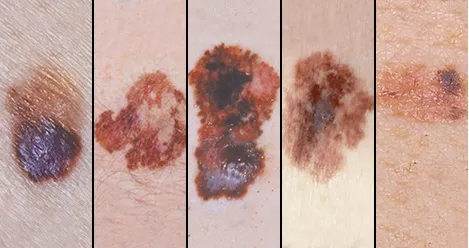
Tăng sinh sắc tố da – u hắc tố ác tính dạng lentigo ác tính
Tăng sinh sắc tố da – u hắc tố ác tính dạng Lentigo ác tính, u hắc tố lan rộng trên bề mặt và u hắc tố dạng Lentigo ở đầu chi có một đặc điểm quan trọng là sự giai đoạn tăng sinh ngang qua thời gian, cho phép chúng được nhận diện lâm sàng trước khi xâm lấn và di căn sâu hơn.
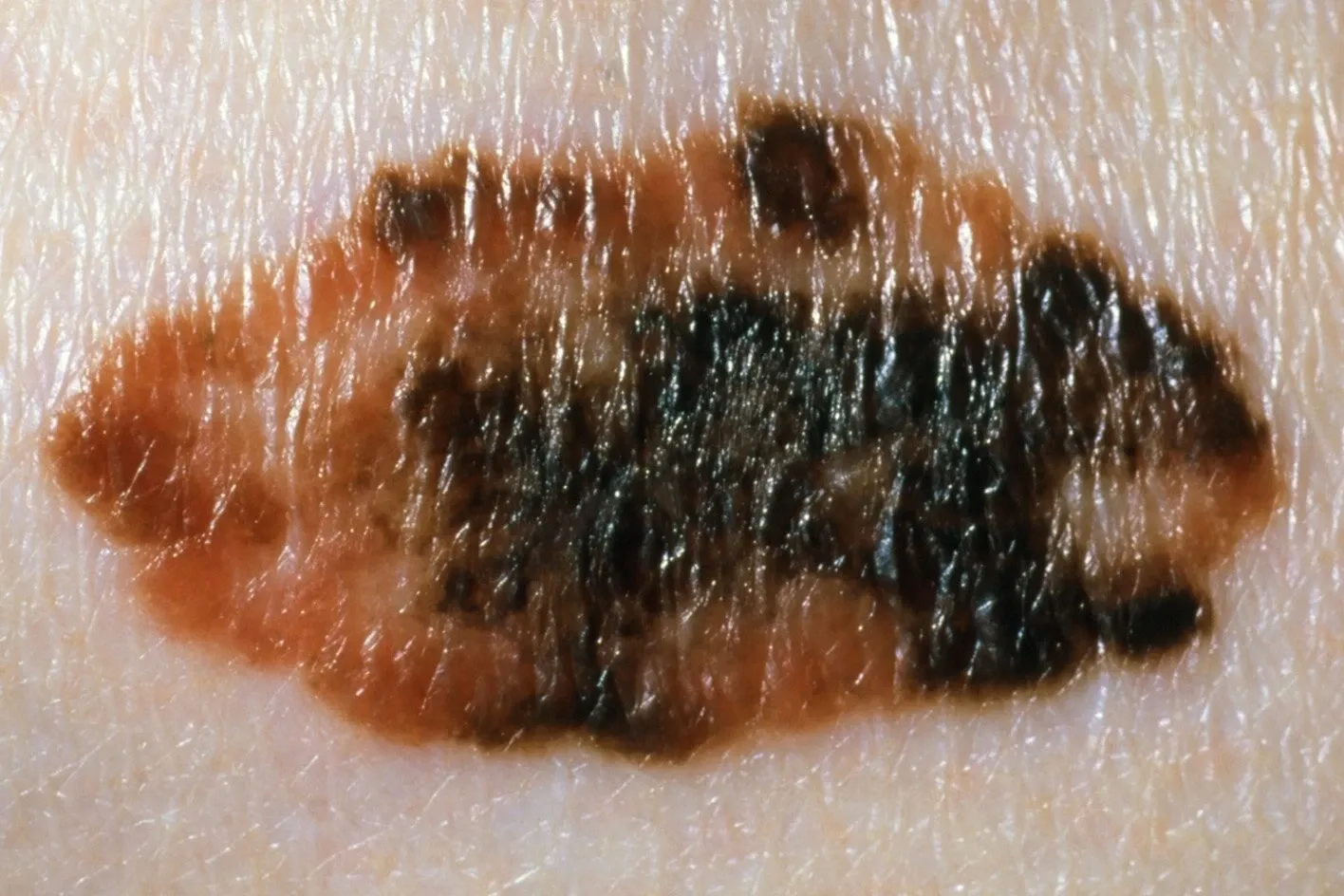
Các đặc điểm nhận dạng ABCD của ba loại u hắc tố này gồm Asymmetry (Bất đối xứng), Border Irregularity (Bờ không đều), Color variegation (Đa dạng màu sắc) và Diameter (Đường kính > 6 mm). Tổn thương nghi ngờ có màu đỏ, trắng, đen, nâu sẫm và xanh lam, có viền dạng khía và có thể có sẩn hoặc nốt bên trong. Tuy nhiên, khoảng 10% u hắc tố không tuân theo quy tắc ABCD này. Vì vậy, bất kỳ tổn thương sắc tố hoặc Nevus nào có sự khác biệt đáng kể so với Nevus khác trong cùng một người nên được xem xét.
U hắc tố dạng Lentigo ác tính (Lentigo maligna melanoma) thường xuất hiện trên vùng da tiếp xúc với ánh nắng mặt trời, đặc biệt là vùng đầu và cổ. Tổn thương này có nhiều màu sắc khác nhau như nâu sẫm, đen, đỏ, trắng và xanh lam, và thường có sự nổi lên ở các vị trí khác nhau. Ban đầu, nó xuất hiện như Lentigo ác tính (melanoma tại chỗ), sau đó lan rộng ra ngoại vi và trở thành một dát có màu nâu sẫm và đen, sắc tố không đều.
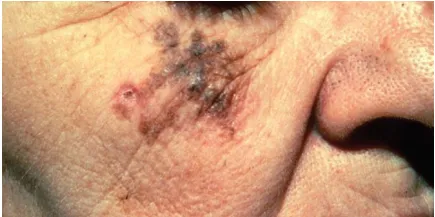
Lentigo maligna melanoma – dát lớn, nâu, đen, hình dạng không đều thường xuất hiện trên mặt người cao tuổi
Lentigo maligna thường đạt đường kính từ 5 đến 7 cm trước khi có dấu hiệu xâm lấn. Sự thay đổi về kích thước và sắc tố thường diễn ra dần dần, kéo dài trong một khoảng thời gian nhiều năm.
Loại u hắc tố phổ biến nhất là u hắc tố lan rộng bề mặt (superficial spreading melanoma). Tổn thương này đa dạng về màu sắc (đỏ, trắng, đen, nâu sẫm và xanh lam), bề mặt (dát, sần hoặc nốt) và viền (có khía) và có thể xuất hiện ở bất kỳ vị trí nào trên cơ thể. Thường thấy nhiều nhất ở lưng trên nam giới và lưng trên cùng cẳng chân ở nữ giới. Trong giai đoạn tăng trưởng theo chiều ngang, tổn thương này thường phẳng và mở rộng đến đường kính khoảng 2,5 cm trước khi phát triển sâu hơn.
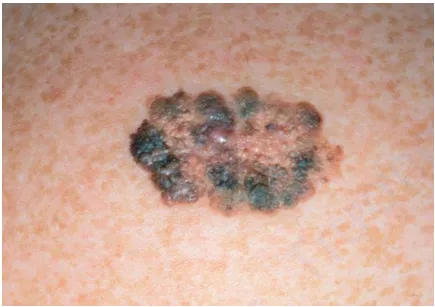
U hắc tố lan rộng bề mặt – mảng màu nâu đen, bề mặt và viền không đều với sẩn đỏ
Tăng sinh sắc tố da – u hắc tố ác tính dạng nốt (Nodular Melanoma) là một nốt phát triển nhanh, có màu xanh đen, nhẵn hoặc bị trợt, xuất hiện ở bất kỳ nơi nào trên cơ thể. Ban đầu, nó phát triển theo chiều dọc, do đó khó chẩn đoán ở giai đoạn ban đầu.
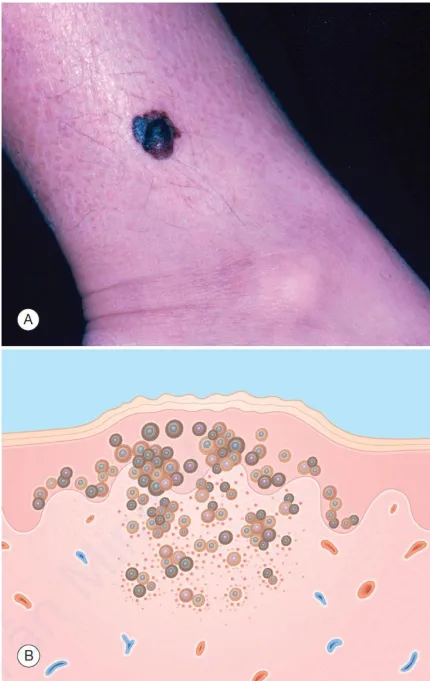
A. U hắc tố dạng nốt – nốt xanh đen. B. Biểu bì – tế bào sắc tố melanoma không điển hình. Lớp bì – các tổ có kích thước khác nhau của các tế bào sắc tố melanoma không điển hình, viêm
U hắc tố dạng Lentigo đầu chi (Acral Lentiginous Melanoma) xuất hiện trên lòng bàn tay, lòng bàn chân và phần xa của ngón chân hoặc ngón tay. Đây là một loại tăng sinh không đều, mở rộng, có màu đen tương tự như u hắc tố Lentigo ác tính. Giai đoạn tăng trưởng theo chiều dọc trong loại u hắc tố này có thể gây hiểu lầm, chỉ thấy sự nổi lên ít ở mức độ liên quan đến xâm lấn sâu. Khác biệt với các loại u hắc tố khác, u hắc tố dạng Lentigo đầu chi thường phổ biến nhất ở người da đen và người châu Á.
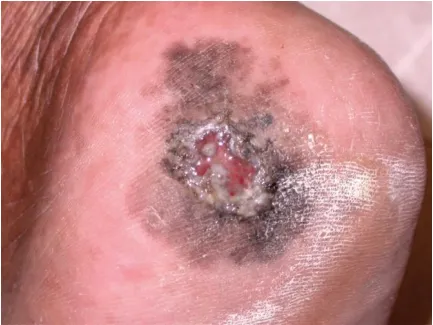
U hắc tố lentigo đầu chi ở lòng bàn chân – mảng màu đen, nâu và trắng, có hình dạng không đều và bờ bị loét
>>> Tìm hiểu thêm bệnh về da và các nguyên tắc chẩn đoán.
Chẩn đoán phân biệt u hắc tố ác tính
Mặc dù các tiêu chí lâm sàng đã được nêu ở trên cho phép chẩn đoán sớm u hắc tố ác tính, nhưng cần xem xét các tổn thương sắc tố khác trước khi quyết định thực hiện liệu pháp điều trị dứt điểm. Trong một nghiên cứu, có hai phần ba trong số các tổn thương sắc tố được coi là u hắc tố ác tính dựa trên dấu hiệu lâm sàng, nhưng sau đó lại không được xác nhận là ác tính dựa trên tiêu chí mô bệnh học.
Chẩn đoán phân biệt của u hắc tố ác tính bao gồm việc phân biệt Lentigo Maligna và Actinic Lentigo, với màu nâu của tổn thương sau thường là một yếu tố yên tâm về tính lành tính của chúng.
Ngoài ra, ung thư biểu mô tế bào đáy sắc tố, dày sừng tiết bã, Nevus và u mạch cũng có thể có dấu hiệu giống với u hắc tố ác tính lan rộng bề mặt.
Chẩn đoán phân biệt Tăng sinh sắc tố da – u hắc tố ác tính
Chẩn đoán phân biệt Tăng sinh sắc tố da – u hắc tố ác tính bao gồm:
Lentigo maligna
- Actinic Lentigo
- Dày sừng tiết bã
Lan rộng bề mặt
- Ung thư biểu mô tế bào đáy sắc tố
- Dày sừng tiết bã
- U mạch
- Nevus
Nốt
- U hạt sinh mủ
- U mạch
- Nevus xanh
- U xơ da
Acral lentiginous
- Tinea Nigra Palmaris
- Nevus
U hắc tố dạng nốt có thể gây nhầm lẫn với u hạt sinh mủ, u mạch, Nevus xanh và u xơ da. U hạt sinh mủ là một nốt thường có nguy cơ chảy máu, bao gồm nhiều mạch máu lành tính và thường xuất hiện sau chấn thương nhẹ. Nó có thể bị hiểu nhầm là một mô hạt quá mức.
Khi xem xét chẩn đoán phân biệt u hắc tố dạng lengtigo đầu chi, cần xem xét cả tình trạng Tinea nigra palmaris, một bệnh nhiễm nấm bề mặt hiếm gặp và nevus. Tinea Nigra Palmaris có thể được chẩn đoán dễ dàng thông qua việc cạo mẫu và kiểm tra sợi nấm bằng tươi KOH.
Sinh thiết tăng sinh sắc tố da – u hắc tố ác tính
Sinh thiết tăng sinh sắc tố da – u hắc tố ác tính
Tất cả các tổn thương có sắc tố đáng nghi ngờ cần phải được thực hiện sinh thiết, thông qua việc lấy mẫu da bị nghi ngờ với các lát mỏng từ 2 đến 3 mm bề rộng, hoặc bằng cách tiến hành sinh thiết cạo sâu. Quyết định về việc điều trị dứt điểm bằng phẫu thuật cắt bỏ rộng không nên được thực hiện cho đến khi xác định được tính ác tính của u hắc tố dựa trên đánh giá mô học.
Trong trường hợp các tổn thương lan rộng như u hắc tố Lentigo maligna, việc thực hiện sinh thiết cạo sâu trong tổn thương trước khi điều trị dứt điểm có thể được xem xét. Điều này cần sự đánh giá và quyết định từ một chuyên gia giải phẫu bệnh có kinh nghiệm để đưa ra kết luận chính xác.
Cách điều trị u hắc tố ác tính
Sự sống sót của bệnh nhân mắc tăng sinh sắc tố da – u hắc tố ác tính phụ thuộc vào việc chẩn đoán sớm, bởi vì phẫu thuật cắt bỏ thường dẫn đến hồi phục. Quá trình cắt bỏ thường bao gồm việc loại bỏ một phần của da bình thường xung quanh vùng Melanoma, với kích thước lớn hơn tùy theo độ sâu xâm lấn của u hắc tố ác tính. Ví dụ, nếu u hắc tố ác tính còn tại chỗ hoặc có độ dày dưới 0,5 mm, việc loại bỏ rìa xung quanh có thể khoảng 0,5 cm. Tuy nhiên, nếu độ dày của nó lớn hơn 2 mm, rìa xung quanh có thể là 1 hoặc 2 cm.
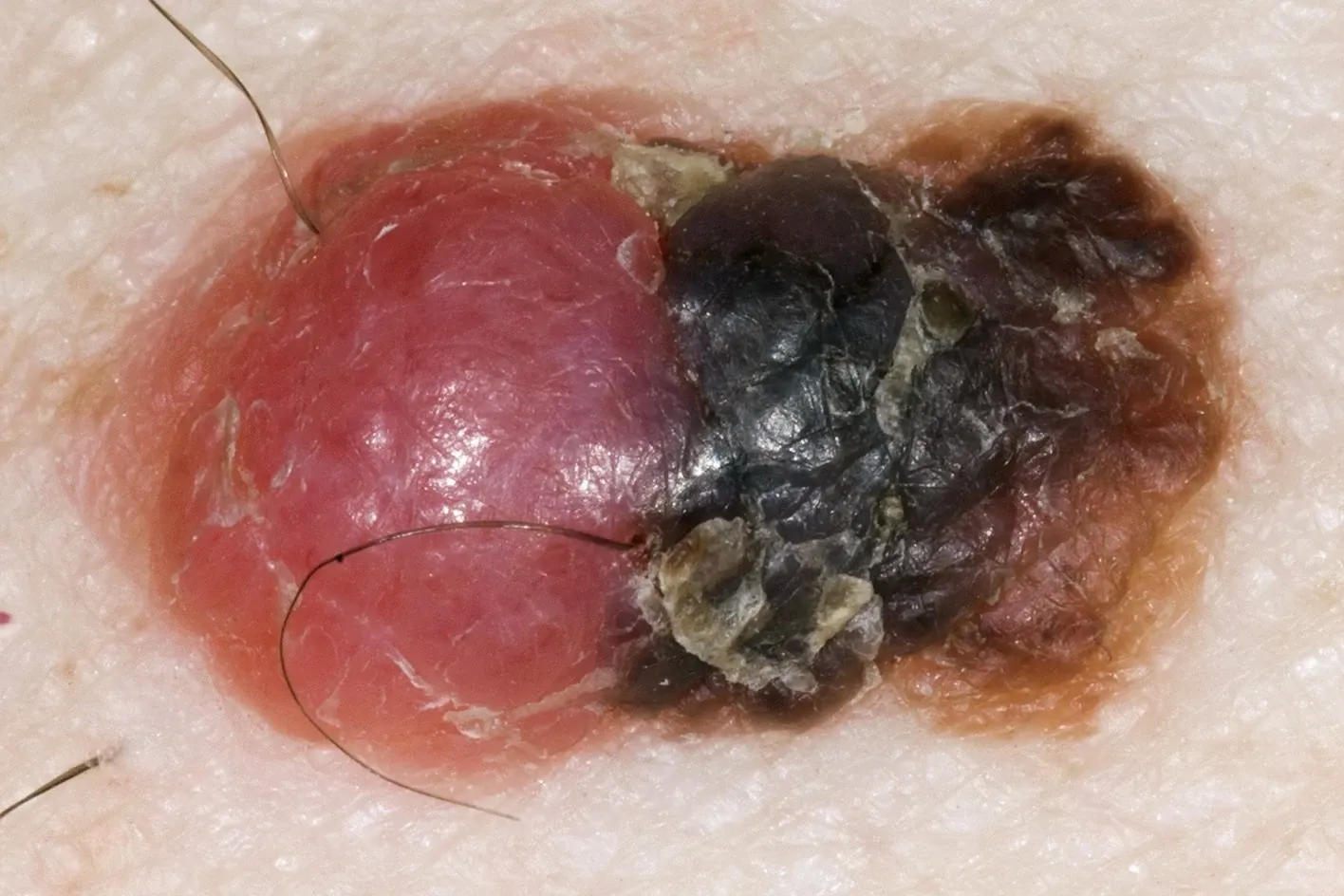
Trong trường hợp u hắc tố ác tính có độ dày lớn hơn 1 mm
Trong trường hợp u hắc tố ác tính có độ dày lớn hơn 1 mm, một số bệnh nhân có thể được đề xuất lập bản đồ phóng xạ bạch huyết và thực hiện sinh thiết hạch vùng. Quá trình này liên quan đến việc tiêm chất đánh dấu phóng xạ vào vị trí của u hắc tố nguyên phát trước khi tiến hành phẫu thuật cắt bỏ rộng hơn.
Hạch bạch huyết đầu tiên hoặc hạch gác sau đó có thể được xác định thông qua xạ hình bạch huyết và sau đó được kiểm tra bằng sinh thiết để xác định có sự hiện diện của melanoma di căn hay không. Thông qua quy trình này, các bác sĩ lâm sàng có thể xác định được những bệnh nhân nào có thể được hưởng lợi từ phẫu thuật cắt bỏ hạch vùng và liệu pháp miễn dịch bổ trợ. Thông tin về tiên lượng của bệnh nhân cũng được thu thập trong quá trình này.
Khi melanoma ác tính đã di căn, các phương pháp điều trị có sẵn và quản lý tốt nhất do bác sĩ chuyên khoa ung thư đảm nhận, bao gồm hóa trị, xạ trị, liệu pháp miễn dịch, thuốc ức chế kinase và vi rút oncolytic. Xạ trị thường được sử dụng để giảm nhẹ di căn tới xương và não, đặc biệt là khi Lentigo Maligna quá lớn để loại bỏ bằng phẫu thuật mà không gặp khó khăn kỹ thuật.
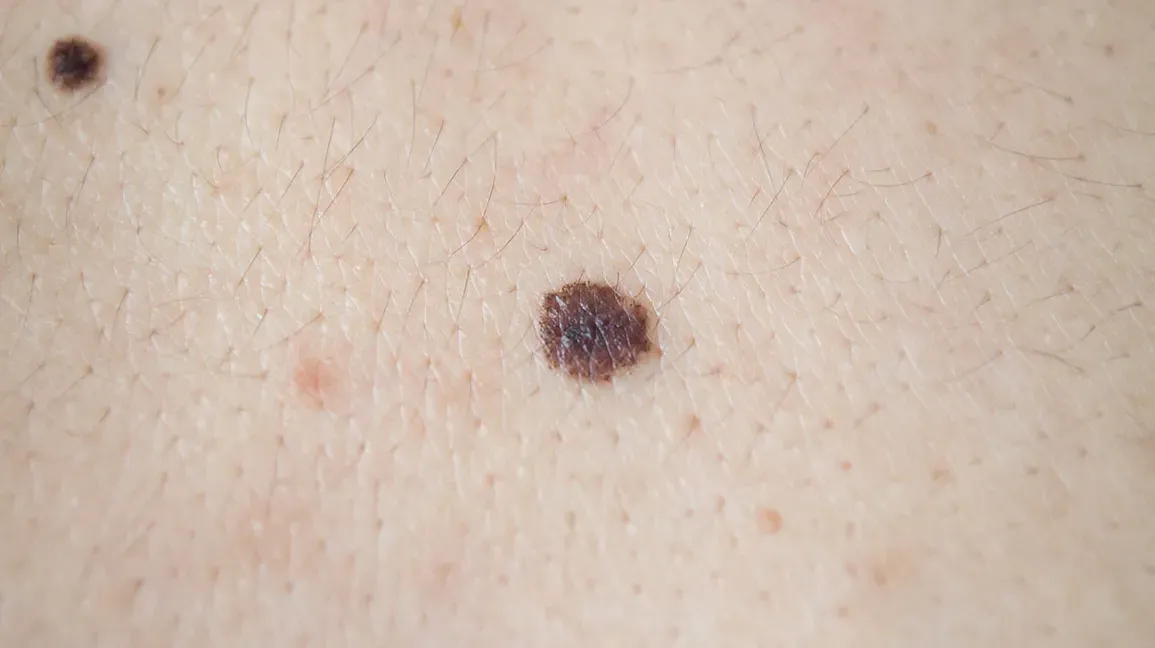
Các phương pháp điều trị miễn dịch cho melanoma
Các phương pháp điều trị miễn dịch cho Melanoma lan tỏa bao gồm sử dụng các Cytokine như Interferon và Interleukin, kháng thể chặn kháng nguyên 4 liên quan đến thụ thể tế bào T gây tác động độc hại đối với tế bào Lympho T (như Ipilimumab), và kháng thể chặn thụ thể 1 chết theo chương trình (như Nivolumab và Pembrolizumab).
Sử dụng các chất ức chế Kinase như Vemurafenib, Dabrafenib, Trametinib và Cobimetinib, cũng như các tác nhân sinh học như Talimogene Laherparepvec, cũng đã được thấy có tỷ lệ đáp ứng tích cực. Tuy nhiên, hiệu quả của chúng thường không kéo dài lâu như các liệu pháp đơn lẻ.
Các đột biến biết đến trong elanoma ác tính như BRAF, Met, KIT, N-RAS, và PTEN cung cấp các điểm tiếp tục trong đường truyền tín hiệu để điều chỉnh sự phát triển của u hắc tố ác tính.
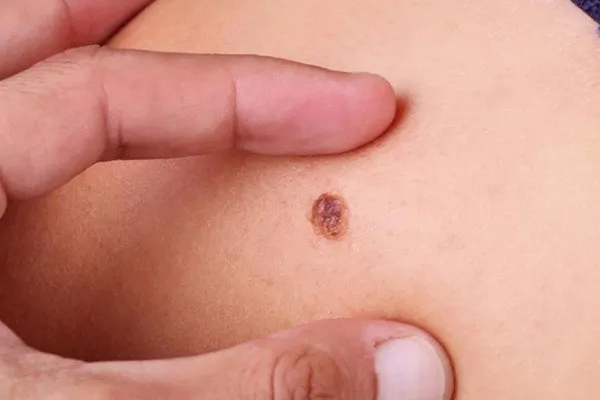
Điều trị melanoma ác tính
Về điều trị Melanoma ác tính:
- Ban đầu, phương pháp chính là phẫu thuật cắt bỏ u hắc tố ác tính với rìa da bình thường, với kích thước của rìa tùy thuộc vào độ dày của khối u: tại chỗ, độ dày dưới 2 mm thì rìa 1 cm; độ dày >2 mm thì rìa 2 cm.
- Các phương pháp thay thế bao gồm hóa trị sử dụng dacarbazine (DTIC), xạ trị, liệu pháp miễn dịch như Interferon α-2b và Interleukin, các chất ức chế Kinase như Vemurafenib, Dabrafenib, Trametinib, và Cobimetinib, cũng như sử dụng vi rút Oncolytic như Talimogene Laherparepvec.
Diễn tiến và biến chứng u hắc tố ác tính
Tăng sinh sắc tố da – u hắc tố ác tính Lentigo Maligna, lan rộng bề mặt và Acral Lentiginous thường xuất hiện ban đầu ở giai đoạn tăng sinh theo chiều ngang, thể hiện dưới dạng tổn thương sắc tố dạng dát hoặc nhô lên nhẹ. Trong giai đoạn này, u hắc tố ác tính thường có khả năng được điều trị. Trong khi đó, u hắc tố dạng nốt thường chỉ trải qua giai đoạn tăng trưởng theo chiều dọc ban đầu, và điều này thường dự báo một tiên lượng xấu hơn.
Các nguyên tắc quan trọng liên quan đến u hắc tố ác tính là:
- Phẫu thuật có thể điều trị khỏi Melanoma bề mặt trong giai đoạn tăng sinh theo chiều ngang.
- Tiên lượng của bệnh liên quan đến độ dày của khối u.
- Tiêu chuẩn lâm sàng cần được tuân theo để chẩn đoán sớm u hắc tố ác tính.
Clark và Breslow đã phát triển các phương pháp để liên kết tỷ lệ sống với độ dày của khối u. Clark và nhóm nghiên cứu của ông đã tạo ra một hệ thống phân loại bậc nhỏ cho u hắc tố, dựa trên sự xâm lấn vào các lớp biểu bì. Tuy nhiên, hệ thống này gặp khó khăn trong việc phân biệt giữa các Melanoma ở bậc 3 và 4. Trong khi đó, Breslow đã sử dụng kính hiển vi để đo độ dày của khối u từ lớp biểu bì trên đến độ sâu xâm lấn vào. Các phép đo này có thể được lặp lại và thường được coi là phương pháp ưa thích để tính độ dày của khối u và dự đoán tỷ lệ sống sau 5 năm.
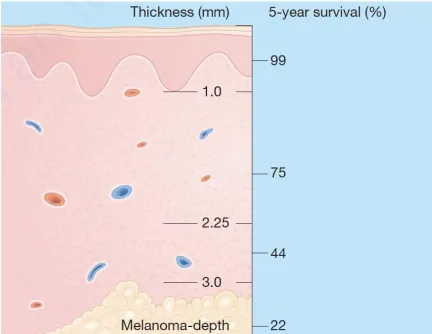
Tỷ lệ sống sót liên quan đến độ sâu xâm lấn (độ dày được đo bằng milimét)
Hướng dẫn theo dõi bệnh nhân mắc tăng sinh sắc tố da – u hắc tố ác tính bao gồm:
- Kiểm tra các nốt ruồi mới hoặc sự thay đổi trong các nốt ruồi hiện có.
- Xem xét bất kỳ triệu chứng nào xuất hiện, đặc biệt là những biểu hiện liên quan đến da.
- Thực hiện kiểm tra toàn bộ bề mặt da của bệnh nhân cùng với việc kiểm tra tình trạng của các hạch bạch huyết.
- Mở rộng thông tin dựa trên các triệu chứng và dấu hiệu mà bệnh nhân có thể báo cáo.
- Lên kế hoạch tái khám mỗi 6 tháng trong 2 năm đầu, sau đó thay đổi thành khám hàng năm.
Người ta ước tính rằng có khoảng 5% cơ hội cho các bệnh nhân mắc Melanoma phát triển khối u thứ hai. Tuy nhiên, các xét nghiệm mở rộng như quét não, xác định di căn tới xương, gan và lá lách, cũng như chụp cộng hưởng từ hoặc chụp cắt lớp phát xạ Positron thường chỉ được thực hiện khi có tiền sử hoặc dấu hiệu cho thấy có thể có di căn đến các cơ quan này.
Cơ chế bệnh sinh của u hắc tố ác tính
Cơ chế bệnh sinh của Melanoma ác tính vẫn chưa được hiểu rõ hoàn toàn. Tuy nhiên, một số yếu tố nguy cơ đã được xác định bao gồm:
- Ánh sáng mặt trời (cháy nắng): Tác động của ánh sáng mặt trời, đặc biệt là tác động mạnh và kéo dài, được coi là một trong những yếu tố nguy cơ hàng đầu.
- Nhuộm da: Sử dụng phương pháp nhuộm da, đặc biệt là nhuộm da không an toàn, có thể tăng nguy cơ mắc melanoma.
- Di truyền: Đột biến gen CDKN2A và CDK4 được liên kết với tăng nguy cơ mắc melanoma.
Ngoài ra, một số yếu tố nguy cơ khác gồm có sự xuất hiện của một lượng lớn nevus nhỏ, nevus lớn và nevus loạn sản. Mối quan hệ giữa tác động của tia tử ngoại (UV) và việc phát triển Melanoma đã được đề xuất, nhưng mối liên hệ này ít được chứng minh hơn so với các loại ung thư da khác.
Hội chứng melanoma và nốt ruồi không điển hình
Có cả yếu tố di truyền trong sự xuất hiện của tăng sinh sắc tố da – u hắc tố ác tính ác tính, mặc dù hiếm. Hội chứng melanoma và nốt ruồi không điển hình, còn được gọi là hội chứng nevus loạn sản hoặc hội chứng nốt ruồi B-K, thường xảy ra ở các thành viên trong gia đình có nhiều nevus không điển hình, có màu sắc và viền không đều (nốt ruồi không điển hình, atypical mole), và những người này có thể có một hoặc một số khối u hắc tố ác tính.
Hội chứng melanoma và nốt ruồi không điển hình thường nên được nghi ngờ khi có hai yếu tố sau đây:
- Tiền sử cá nhân hoặc gia đình mắc Melanoma.
- Sự xuất hiện của nhiều Nevus không điển hình (hơn 50).
Sinh thiết của những nốt ruồi không điển hình này thường cho thấy sự rối loạn tăng sinh tế bào hắc tố. Những nốt ruồi không điển hình này có khả năng tăng nguy cơ phát triển thành Melanoma ác tính và đôi khi có thể là tiền thân của Melanoma ác tính. Hội chứng này thường xuất hiện ở các thành viên trong gia đình và có tính chất di truyền.
Cần thực hiện theo dõi lâm sàng đều đặn
Để đối phó với hội chứng này, cần thực hiện theo dõi lâm sàng đều đặn và thực hiện sinh thiết đối với các nốt ruồi gây nghi ngờ (xem phần về Nevus bên dưới để biết hướng dẫn chi tiết). Kiểm tra di truyền có thể xem xét khi có ba sự xuất hiện của u hắc tố ác tính trong một gia đình, hoặc một cá nhân có ba u hắc tố ác tính, hoặc khi có ba trường hợp ung thư (bao gồm u hắc tố và tuyến tụy) xuất hiện trong một gia đình.
Quy tắc số 3 cho kiểm tra tính di truyền u hắc tố: 3 u hắc tố trong một gia đình, 3 u hắc tố ở một cá nhân, hoặc 3 trường hợp bệnh ung thư (bao gồm u hắc tố và tuyến tụy) trong một gia đình.
Tăng sinh sắc tố da – Nám da (Melasma)
Định nghĩa tăng sinh sắc tố da – Nám da
Tăng sinh sắc tố da – Nám da (melasma, chloasma) là một tình trạng sự tăng sản xuất sắc tố dạng dát trên da mặt, thường gặp ở phụ nữ. Các tế bào hắc tố trong nám da sản xuất ra sắc tố nhiều hơn để đáp ứng với nhiều yếu tố khác nhau, bao gồm tác động của tia tử ngoại, tác động di truyền và sự thay đổi do yếu tố nội tiết.
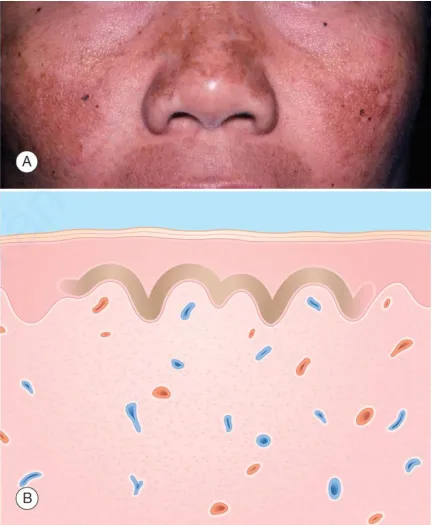
Nám da. A. Các dát màu nâu trên mặt – mũi, má và môi. B. Biểu bì – sắc tố melanin ở lớp đáy
Tỷ lệ mắc nám da
Nám da thường xuất hiện phổ biến hơn ở phụ nữ và người thuộc các nhóm dân tộc có sắc tố da sẫm màu. Tuy tần suất của bệnh nhân đến phòng khám với triệu chứng nám da là 0,2%, nhưng đây thường là một phát hiện ngẫu nhiên phổ biến.
Tiền sử tăng sinh sắc tố da – Nám da
Sự không hài lòng với hình ảnh của bản thân thường là lý do khiến bệnh nhân tới khám. tăng sinh sắc tố da – Nám da ở người lớn thường liên quan đến tiếp xúc với ánh sáng mặt trời, việc mang thai (“mặt nạ thai kỳ”), và sử dụng thuốc tránh thai.
Ánh sáng mặt trời, thai kỳ và thuốc tránh thai có thể làm tình trạng nám da trở nên nghiêm trọng hơn.
Dấu hiệu lâm sàng nám da
Các đốm màu nâu của nám thường xuất hiện đối xứng trên mặt, có đường nét rõ ràng và thường nổi bật ở vùng má, trán, môi trên và hàm dưới. Sắc tố nâu thường hiển thị sự loang lổ bên trong các đốm này, tạo thành một dạng mô hình lưới.
Chẩn đoán phân biệt nám da
Tăng sắc tố sau viêm và tàn nhang là hai loại dấu hiệu sắc tố trên da
Tăng sắc tố sau viêm và tàn nhang là hai loại dấu hiệu sắc tố trên da. Tăng sắc tố sau viêm thường xuất hiện ở những người có tiền sử viêm da. Chúng thường là các đốm sắc tố nhỏ và nhiều, phân bố trên cơ thể ngoài khuôn mặt.
Để phân biệt chúng, chúng ta có:
- Tăng sắc tố sau viêm
- Tàn nhang
Cách điều trị tăng sinh sắc tố da – Nám da
Hydroquinone, một chất làm trắng da, thường được sử dụng phổ biến nhất để điều trị nám da. Hydroquinone có hai dạng nồng độ chính là 2% (không cần toa bác sĩ) và 4% (cần toa bác sĩ). Để điều trị tăng sinh sắc tố da – Nám da, Hydroquinone thường được bôi lên vùng da bị nám hai lần mỗi ngày. Để bảo vệ da khỏi tác động của tia UV, việc sử dụng kem chống nắng với SPF 30 là rất quan trọng.

Hydroquinone, một chất làm trắng da
Nếu sau vài tháng sử dụng Hydroquinone mà da vẫn chưa sáng lên như mong muốn, có thể kết hợp kem Tretinoin 0,1% hàng ngày cùng với việc sử dụng Hydroquinone và kem chống nắng. Ngoài ra, sản phẩm kết hợp chứa Fluocinolone, Hydroquinone và Tretinoin (Tri-Luma) cũng có hiệu quả trong việc điều trị nám da.
Các phương pháp điều trị khác, ít được sử dụng hơn, bao gồm kem axit azelaic (Azelex) và lột da bằng hóa chất.
Để điều trị nám da, bạn có thể áp dụng các phương pháp sau:
Ban đầu
- Sử dụng kem Hydroquinone 4% hai lần mỗi ngày
- Sử dụng kem chống nắng với SPF 30 và đội mũ bảo vệ da khỏi tác động của tia UV
Thay thế
- Sử dụng kem Tretinoin 0,1% hàng ngày hoặc ít thường xuyên hơn
- Sử dụng sản phẩm kết hợp chứa Fluocinolone 0,01% với Hydroquinone 4% cộng với Tretinoin 0,05% (Tri-Luma) hai lần mỗi ngày
- Sử dụng kem Axelaic Acid 20%
- Lột da bằng hóa chất
Diễn tiến và biến chứng nám da
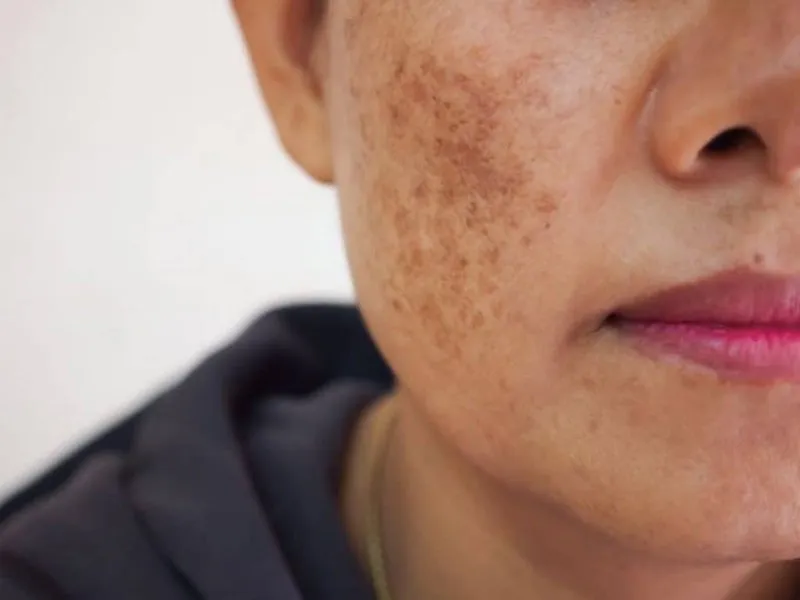
Màu nám da có thể dần mờ đi sau khi ngừng sử dụng thuốc tránh thai
Màu nám da có thể dần mờ đi sau khi ngừng sử dụng thuốc tránh thai và chăm sóc da bằng cách sử dụng kem chống nắng đúng cách. Tuy nhiên, quá trình này có thể mất từ vài tháng đến vài năm để làm cho màu da trở lại bình thường.
Bệnh học tăng sinh sắc tố da – Nám da
Các tế bào hắc tố (melanocyte) ở các vị trí bị ảnh hưởng thường trải qua tăng số lượng và hoạt động, dẫn đến sự hình thành một lượng lớn Melanosome. Một số yếu tố nội tiết tố có thể góp phần vào tình trạng này, bao gồm thai kỳ và sử dụng thuốc tránh thai. Tuy nhiên, hiếm khi thấy nám xuất hiện ở phụ nữ mãn kinh được điều trị bằng hormone thay thế. Các xét nghiệm đo nồng độ Hormone kích thích β-melanocyte trong huyết tương thường trong giới hạn bình thường.
>>> Cấu tạo và chức năng của da
Tăng sinh sắc tố da – Nốt ruồi, bớt (Nevus)
Định nghĩa tăng sinh sắc tố da – nốt ruồi, bớt
Tăng sinh sắc tố da – Nốt ruồi, bớt (Bevus, Mole) là một khối u lành tính bắt nguồn từ các tế bào sản xuất sắc tố, còn được gọi là tế bào Nevus. Nevus có thể xuất hiện từ khi còn bé (bẩm sinh) hoặc phát triển sau này trong đời (mắc phải). Có ba loại chính của Nevus trong biểu bì:
- Nevus trong biểu bì giao hợp (Junctional Nevus): Thường là dát, với các tế bào Nevus tập trung ở lớp biểu bì phía đáy.
- Nevus hỗn hợp (Compound Nevus): Thường là sẩn, với các tế bào Nevus tồn tại ở cả lớp biểu bì và lớp bì, không chỉ ở lớp biểu bì.
Nevus trong lớp bì (Intradermal Nevus): Thường là sẩn, với các tế bào Nevus tập trung ở lớp bì mà không có trong lớp biểu bì.
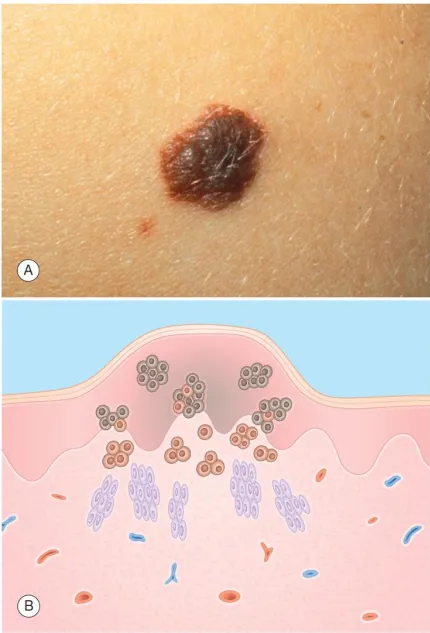
Nevus hỗn hợp. A. Sẩn màu nâu, có viền và bề mặt đều. B. Biểu bì – các tổ tế bào nevus sắc tố ở biểu bì dưới. Lớp bì – các tổ tế bào nevus sắc tố tròn ở lớp bì nông; bó tế bào nevus hình thoi ở lớp bì sâu
Tỷ lệ mắc nốt ruồi, bớt
Nốt ruồi thường được xem là một biểu hiện bình thường trên da. Trung bình, mỗi người có từ 15 đến 40 nốt ruồi nếu là người da trắng và từ 2 đến 11 nốt ruồi nếu là người da đen. Tại phòng khám của các chuyên gia, chỉ có khoảng 3% bệnh nhân mới đến với lo ngại về nốt ruồi do chúng có các dấu hiệu như kích ứng, thay đổi màu sắc, kích thước hoặc không thẩm mỹ.
Tiền sử tăng sinh sắc tố da – Nốt ruồi, bớt
Hầu hết các nốt ruồi xuất hiện sau 6 tháng tuổi và trước 35 tuổi. Sau đó, số lượng nốt ruồi thường giảm đi theo thời gian, và thường không gặp nốt ruồi ở tuổi 80. Các nốt ruồi thường xuất hiện đơn lẻ, ít gặp chồng chất lên nhau. Màu sắc của chúng thường là sậm, có thể gây ngứa, và thường phát triển thêm nốt ruồi mới trong thời kỳ mang thai và tuổi dậy thì. Ngược lại, nếu nốt ruồi có các triệu chứng đáng ngờ, nó nên được coi là dấu hiệu cần phải kiểm tra kỹ hơn.
Dấu hiệu lâm sàng của nốt ruồi, bớt
Tăng sinh sắc tố da – Nốt ruồi, bớt có sự biểu hiện và màu sắc rất đa dạng. Tuy nhiên, những người có cùng loại nevus thường có sự đồng nhất về màu sắc, bề mặt và đường viền. Các tổn thương sắc tố khác biệt so với các loại Nevus khác, được gọi là “điểm đặc biệt”, và cần phải được thực hiện sinh thiết để loại trừ khả năng là u hắc tố ác tính.
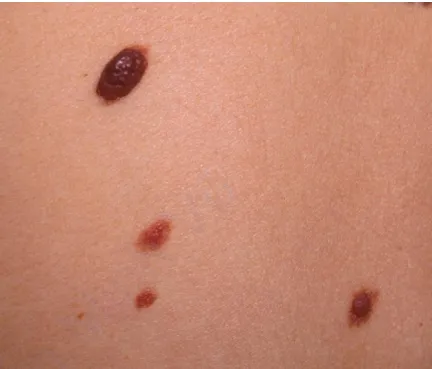
Nốt ruồi màu nâu và rám nắng thể hiện sự thay đổi về biểu hiện bên ngoài
Nevus có thể phẳng hoặc nổi cao, có thể mịn hoặc có bề mặt sần sùi, có thể có cuống hoặc không, và có thể có màu sắc tự nhiên hoặc màu nâu. Màu sắc của chúng thường theo một trình tự, chủ yếu là các tông màu nâu, và đôi khi có thể có màu đen hoặc xanh lam, tuy nhiên, các màu sắc sau cần phải được kiểm tra kỹ hơn khi có sự nghi ngờ. Các vùng da có thể có vân hoặc không.
Nevus thường chứa lông. Nevus trong biểu bì thường có màu nâu nhạt đến sậm. Nevus hỗn hợp và trong lớp bì là các dấu mờ, có bề mặt có thể mịn hoặc có sần sùi, có màu da hoặc nâu, và thường xuất hiện ở trẻ em lớn và người trưởng thành.
Chẩn đoán phân biệt nốt ruồi, bớt
Vấn đề quan trọng nhất là phải phân biệt giữa Nevus và u hắc tố ác tính. Những đặc điểm như màu nâu tự nhiên, bề mặt và đường viền bình thường thường xuất hiện ở Nevus và giúp phân biệt chúng với u hắc tố ác tính. Một Nevus trong biểu bì có thể có biểu hiện tương tự như các tế bào sắc tố khác như Lentigo hoặc tàn nhang. Khi màu da tự nhiên, Nevus hỗn hợp và Nevus trong lớp bì có thể bị nhầm lẫn với u mềm treo, ung thư biểu mô tế bào đáy và u xơ thần kinh.
Sự hiện diện của giãn mao mạch và vùng lõm ở trung tâm, cùng với sự mắc phải gần đây, đặc biệt ở người lớn, là những đặc điểm của ung thư biểu mô tế bào đáy dạng nốt. Khi có sắc tố, những nevus này có thể giống với dày sừng tiết bã và u xơ bì. Sự hiện diện của vảy da và biểu hiện “dán lên trên” thường là đặc điểm của dày sừng tiết bã. U xơ bì thường là các sẩn bì cứng, lõm vào khi bị áp lực, trong khi nevus thường mềm mại.
Nevus Spitz (Melanoma tố năng ở trẻ em) bao gồm các tế bào Nevus theo trục trong biểu mô, thường xuất hiện ở trẻ em dưới dạng nốt màu hồng, nhẵn, tròn, và thường có vảy. Khía cạnh quan trọng nhất khi đối mặt với tổn thương này là nhận biết được rằng đó là Nevus chứ không phải là Melanoma, và tránh can thiệp phẫu thuật quá rộng rãi.
Tăng sinh sắc tố da – Nốt ruồi, bớt xanh (blue nevus) là các tổn thương dát, cứng và nhỏ, có màu xanh thép thường xuất hiện sớm trong cuộc đời. Điểm quan trọng trong việc chẩn đoán là chúng có biểu hiện tương tự như melanoma dạng nốt. Khi có bất kỳ nghi ngờ nào, cần thực hiện sinh thiết.
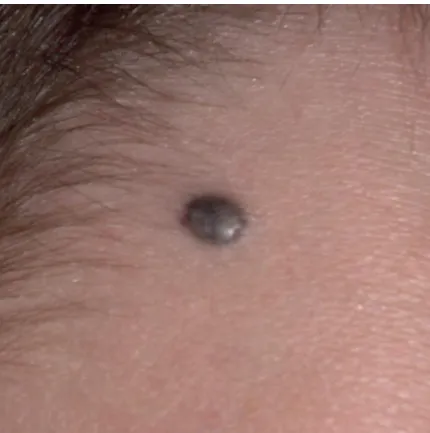
Nevus xanh
Nốt ruồi Atypical, còn gọi là Nevus loạn sản, là một đối tượng của sự tranh cãi và nguồn gốc của nhiều hoang mang trong lĩnh vực y học. Sự tranh cãi này phát sinh từ mối liên kết tiềm ẩn của nó với sự phát triển của Melanoma ác tính, một dạng ung thư da nguy hiểm. Sự hoang mang thường xuất phát từ việc áp dụng các tiêu chuẩn mô học không nhất quán trong việc chẩn đoán. Lâm sàng, Nevus Atypical thường lớn hơn 5 mm, có màu sắc không đồng đều và viền mờ, không rõ ràng trên nền da có màu hồng.
Ban đầu, Nevus Atypical được xác định là một yếu tố nguy cơ đối với Melanoma, đặc biệt trong các gia đình có tiền sử Melanoma di truyền, hội chứng Melanoma di truyền, và hội chứng Nevus loạn sản gia đình. Trong những gia đình này, hầu hết các thành viên có Nevus Atypical đều phát triển Melanoma trong cuộc đời họ, trong khi những người không có những nevus này thì không. Các nghiên cứu sau này đã chỉ ra rằng khoảng 5% dân số da trắng khỏe mạnh ở Hoa Kỳ có Nevus Atypical.
Mặc dù nguy cơ phát triển Melanoma ở những người này – nhiều người chỉ có một hoặc vài nốt ruồi Atypical và không có tiền sử gia đình mắc Melanoma – vẫn chưa được xác định rõ ràng, nhưng đối với phần lớn họ, Melanoma không phát triển.
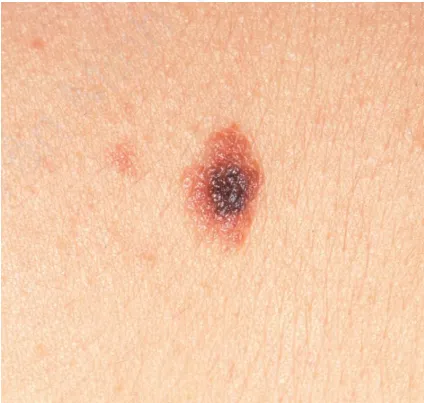
Nevus loạn sản/ không điển hình – sẩn màu hồng, rám nắng, nâu, hình dạng bất thường với viền không rõ ràng
Tăng sinh sắc tố da – Nốt ruồi, bớt bẩm sinh, là những tổn thương da hiện diện từ khi sinh hoặc phát triển ngay sau đó; chúng thường nổi bật trên bề mặt da và có màu nâu đậm đồng đều với các biên giới rõ ràng. Khoảng 1% trẻ sơ sinh được ghi nhận có Nevus bẩm sinh. Đối với nevus bẩm sinh có kích thước lớn (đường kính vượt quá 20 cm hoặc chiếm 5% tổng diện tích cơ thể), nguy cơ biến chứng thành Melanoma ác tính là từ 6% đến 12%. Trong khi đó, nevus bẩm sinh nhỏ không đáng kể làm tăng nguy cơ này và thường không yêu cầu can thiệp loại bỏ phòng ngừa.
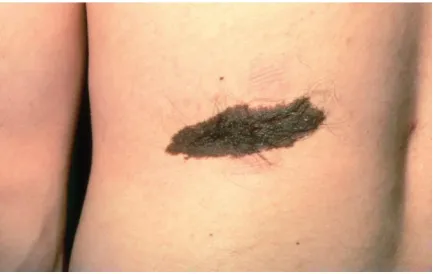
Nevus bẩm sinh – mảng đen có lông sẫm màu
Đối với chẩn đoán phân biệt của nevus, cần xem xét và loại trừ các khả năng sau:
- U hắc tố ác tính.
- Tàn nhang.
- Lentigo.
- U mềm treo.
- Ung thư biểu mô tế bào đáy.
- U xơ thần kinh.
- Dày sừng tiết bã.
- U xơ bì.
Nevus đặc biệt:
- Spitz nevus
- Nevus xanh
- Loạn sản/Không điển hình
- Bẩm sinh
Xét nghiệm và sinh thiết nốt ruồi, bớt
Morphology của tế bào nevus biểu hiện đa dạng tùy thuộc vào địa điểm trên cơ thể. Các tế bào này hình thành các dải và cụm tại lớp đáy của biểu bì và lớp Papillary của Dermis. Khi lan tỏa xuống sâu hơn, chúng tổ chức thành dạng dải hoặc mảng. Trong lớp biểu bì và lớp Papillary của Dermis, các tế bào đơn lẻ mang hình thái biểu mô, có dạng khối hoặc hình bầu dục, với Cytoplasm không rõ nét và nhân màu sắc tố hình tròn hoặc hình bầu dục.
Trong reticular dermis, tế bào nevus có kích thước nhỏ hơn
Trong Reticular Dermis, tế bào Nevus có kích thước nhỏ hơn, thiếu sắc tố và thể hiện tính chất giống như tế bào Lymphoid. Ở tầng sâu của trung bì, chúng biểu hiện dưới dạng tế bào Spindle, tương tự như Fibroblast. Các dấu ấn của Immunohistochemistry có thể được áp dụng để nhận diện các tổn thương của tế bào Melanocytic. Nevus không điển hình, dưới góc độ Histopathology, được đặc trưng bởi (1) cấu trúc bất thường của các tế bào Melanocytic trong biểu bì; (2) phản ứng Fibrotic của Dermis; và (3) sự thay đổi của tế bào Atypical, tuỳ theo từng Pathologist.
Cách điều trị tăng sinh sắc tố da – Nốt ruồi, bớt
Việc phòng ngừa bằng cách loại bỏ tăng sinh sắc tố da – Nốt ruồi, bớt không phải lúc nào cũng là bắt buộc. Các tổn thương Nevus đáng quan tâm là những tổn thương có sự thay đổi trong màu sắc, hình dạng hoặc kích thước, xuất hiện sau khi trưởng thành, hoặc có hiện tượng chảy máu hoặc ngứa.
Đối với những tổn thương này, sinh thiết loại bỏ hoặc sinh thiết cạo sâu với biên độ 2–3 mm là phương pháp được ưu tiên khuyến cáo. Nevus lành tính từ quan điểm lâm sàng và khi có yêu cầu về mỹ quan có thể được loại bỏ thông qua kỹ thuật cạo bề mặt. Tuy nhiên, cần lưu ý rằng sinh thiết cạo nông có thể để lại tế bào nevus tại chỗ, dẫn đến sắc tố đậm màu hơn sau này.
Nevus lành tính
Trong quản lý lâm sàng của nevus, các bước ban đầu bao gồm:
- Sinh thiết cạo hoặc cạo sâu đối với các tổn thương có dấu hiệu nghi ngờ.
Nếu cần thay thế, phương pháp điều trị có thể là:
- Phẫu thuật cắt bỏ hình elip.
Quản lý nevus bẩm sinh gặp nhiều thách thức, đặc biệt khi tổn thương lớn (đường kính >20 cm hoặc chiếm 5% diện tích cơ thể). Nevus bẩm sinh lớn như “bathing-suit nevus,” bao phủ các khu vực lớn của cơ thể và thường đi kèm với nhiều tổn thương vệ tinh, có nguy cơ biến chứng thành melanoma ác tính đáng kể (6%–12%).
Cách điều trị lý tưởng là loại bỏ tổn thương, dù có thể gặp khó khăn kỹ thuật. Bệnh nhân nên được theo dõi chặt chẽ, với các biện pháp can thiệp cắt bỏ những nốt phát triển bất thường. Nevus bẩm sinh lớn ở vùng đầu và cổ có thể liên quan đến các vấn đề sức khỏe nghiêm trọng khác như melanoma màng não tiềm ẩn, động kinh, chậm phát triển trí tuệ. Đối với nevus bẩm sinh nhỏ, chỉ cần can thiệp khi có sự thay đổi về mặt lâm sàng.
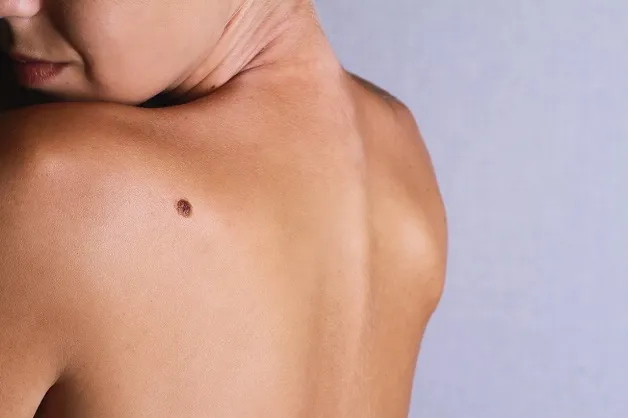
Cách điều trị lý tưởng là loại bỏ tổn thương
Đối với những người không có tiền sử cá nhân hoặc gia đình mắc melanoma nhưng có nevus không điển hình, việc giáo dục bệnh nhân về các biện pháp phòng tránh tiếp xúc với ánh nắng, tự kiểm tra da và thăm khám da định kỳ hằng năm bởi bác sĩ là cần thiết.
Hướng dẫn quản lý và theo dõi bệnh nhân có nhiều tăng sinh sắc tố da – Nốt ruồi, bớt không điển hình bao gồm:
- Sinh thiết ít nhất hai tổn thương để xác định chẩn đoán
- Chống nắng
- Bệnh nhân tự khám định kỳ
- Sàng lọc những người cùng huyết thống để tìm nevus không điển hình và melanoma
- Tần suất tái khám
- Bệnh nhân không có tiền sử cá nhân hoặc gia đình bị melanoma: hàng năm
- Bệnh nhân có tiền sử cá nhân hoặc gia đình bị melanoma: 6 tháng một lần trong 2 năm, sau đó hàng năm
Diễn tiến và biến chứng của nốt ruồi, bớt
Gần một nửa số ca melanoma ác tính có liên quan đến nevus. Có một mối liên hệ đáng chú ý giữa số lượng nevus trên cơ thể và nguy cơ mắc melanoma: càng nhiều nevus, nguy cơ mắc melanoma càng cao. Tuy nhiên, không có dữ liệu nào xác thực rằng kích ứng nhẹ hay ma sát có thể chuyển đổi nevus thành melanoma ác tính.
Halo nevus là một dạng nevus đặc biệt, xung quanh nó phát triển một vùng da mất sắc tố. Loại nevus này có thể xuất hiện đơn độc hoặc đồng thời nhiều nốt, thường gặp ở vùng thân trên của thanh thiếu niên. Sự xuất hiện của vùng mất sắc tố quanh nevus thường được coi là dấu hiệu của quá trình tự tiêu biến của nevus đó.
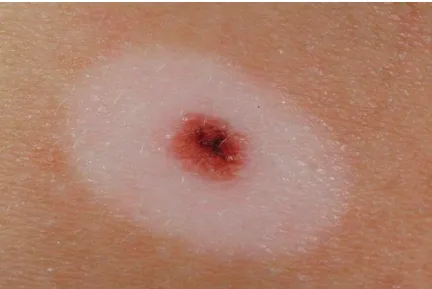
Halo nevus. Sẩn màu đỏ, nâu, có quầng trắng xung quanh
Cả phản ứng miễn dịch humoral và miễn dịch tế bào đều được cho là đóng vai trò trong sự hình thành của halo nevus, qua đó dẫn đến việc tiêu diệt tế bào nevus. Mặc dù hiếm gặp, halo nevus cũng có thể phát triển xung quanh một tổn thương melanoma ác tính. Tuy nhiên, nếu tổn thương trung tâm có màu nâu đồng nhất đặc trưng của nevus, thì việc sinh thiết thường không được coi là cần thiết.
Cơ chế bệnh sinh nốt ruồi, bớt
Tế bào tăng sinh sắc tố da – Nốt ruồi, bớt xuất phát từ dải mào thần kinh và có đặc điểm hình thái đặc trưng mà bác sĩ có thể nhận biết: chúng thiếu các tiến trình giống gai và thường tập hợp thành các cụm trong lớp biểu bì và dermis.
Các tăng sinh sắc tố da không phổ biến (Uncommon Pigmented Growths)
Tăng sinh sắc tố da – Bớt Becker (Becker’s Nevus)
Melanosis Becker, một dạng hyperpigmentation da, thể hiện dưới dạng các vùng da màu nâu lớn với lông đậm màu và cứng, thường gặp ở vùng thân trên và cánh tay của nam giới tuổi thiếu niên và thanh niên. Lesion này không mang tính chất ác tính và các can thiệp điều trị chủ yếu nhằm mục đích cải thiện thẩm mỹ.
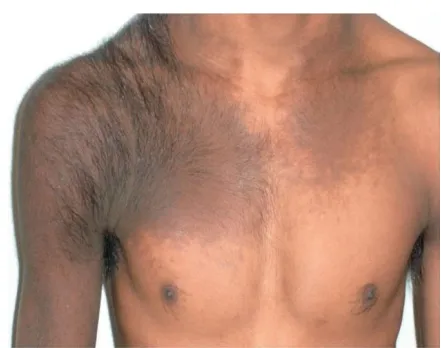
Bớt Becker
Tăng sinh sắc tố da – Bớt OTA (Nevus of OTA)
Bớt Ota, còn được biết đến với thuật ngữ melanocytosis Ota, là một dạng hyperpigmentation đặc trưng bởi các đốm màu nâu, xanh lam đến xám, có thể đơn lẻ hoặc hợp lưu, phổ biến trên vùng mặt và thường gặp ở phụ nữ châu Á. Các triệu chứng có thể lan rộng tới mắt và đôi khi liên quan đến bệnh glaucoma.
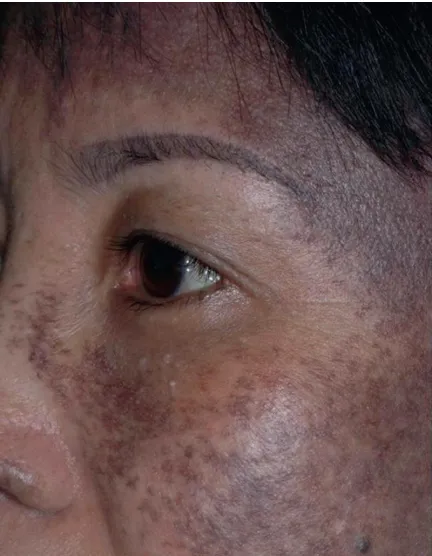
Bớt Ota
Sự xuất hiện của bớt Ota thường ghi nhận ngay từ khi mới sinh, trước một tuổi hoặc vào thời kỳ dậy thì. Mặc dù melanoma ác tính là một biến chứng cực kỳ hiếm, nhưng không thể loại trừ hoàn toàn. Điều trị bằng laser đã chứng minh hiệu quả trong việc cải thiện thẩm mỹ cho những trường hợp này.
Để nhận thêm các tài liệu kiến thức chuẩn y khoa. Liên hệ zalo 0934444040.
Từ khóa liên quan:
- Bị tăng sắc tố da nên uống gì
- Da bị tăng sắc to phải làm sao
- Cách làm mờ sắc to da
- Nguyên nhân tăng sắc tố da
- Bị tăng sắc tố da kiêng ăn gì
- Cách điều trị rối loạn sắc to da tại nhà
- Sắc tố da là gì
- Bị rối loạn sắc to da nên uống thuốc gì